Osteohondroze ir mugurkaula skrimšļa struktūru deģeneratīva-distrofiska slimība, kas izraisa starpskriemeļu disku un apkārtējās muskuļu un skeleta sistēmas struktūras un funkcionālo īpašību pārkāpumu. Atkarībā no atrašanās vietas ir trīs galvenie osteohondrozes veidi:

- dzemdes kakla;
- krūtīs;
- jostas.
Saskaņā ar Pasaules Veselības organizācijas statistiku šī slimība skar no 50% līdz 90% pasaules iedzīvotāju. Tiek atzīmēts, ka pēdējos gados osteohondroze strauji aug jaunāka. Ar detalizētu pārbaudi šodien būs grūti atrast cilvēku, kas vecāks par 20 gadiem, bez diska izvirzījumiem un citām šīs slimības primārajām pazīmēm, un vidējs pilnvērtīgu klīnisko pazīmju (hronisku sāpju, stājas traucējumu utt. ) Sākšanās vecums ir 30–36 gadi.
Osteohondrozes cēloņi
Galvenie mugurkaula osteohondrozes cēloņi ir:
- mazkustīgs dzīvesveids;
- iedzimta nosliece;
- vielmaiņas un zarnu trakta traucējumi, kas traucē normālu barības vielu absorbciju organismā;
- profesionālie riski, visbiežāk pakļauti vibrācijai;
- skoliozes attīstība un dažāda veida stājas traucējumi aktīvas ķermeņa augšanas laikā;
- nepietiekama ūdens uzņemšana, pastāvīga dehidratācija;
- vielmaiņas traucējumi, nepietiekams uzturs un būtisku uzturvielu trūkums uzturā;
- kalcija metabolisma pārkāpums organismā;
- palielināta fiziskā aktivitāte un traumatisks sports;
- neērti apavi;
- hronisks stress;
- trauma;
- iedzimtas anomālijas muskuļu un skeleta sistēmas attīstībā.
Visbiežāk tā ir dzīvesveida vaina, ko ved lielākā daļa mūsdienu cilvēku, un slimības pati būtība. Osteohondrozi sauc par samaksu cilvēkam, ejot taisni.
Diemžēl daba vēl nav izstrādājusi uzticamu aizsardzības mehānismu pret vertikālā spiediena negatīvo ietekmi. Skrienot, lecot un veicot citas montāžas slodzes, mūsu diski skriemeļu ietekmē saraujas un izplešas, darbojoties kā amortizators. Šādā situācijā skrimšļa audi tiek pakļauti pastāvīgai mikrotraumatizācijai. Pamazām šādu mikrotraumu ir vairāk, un, ja jaunā vecumā ķermeņa rezerves ir pietiekamas, lai tās ielāpotu un atjaunotu, tad pēc 21 gada šie procesi tiek strauji kavēti, un no 25 gadu vecuma tie pilnībā pazeminās, deģenerācijas procesi sāk dominēt pār reģenerācijas procesiem.
Kustību trūkuma, neērtu sēdēšanas pozu, sliktu ieradumu, miega trūkuma, nepietiekamas atpūtas, stresa, pasliktinās asinsvadu darbs, barības vielas sāk mazāk plūst, disku uztura procesi sāk tikt traucēti. Galu galā tas izraisa skrimšļa nolietošanos.
Arī ģenētiskajai nosliecei ir liela nozīme osteohondrozes attīstības ātrumā. Viens no galvenajiem slimības progresēšanas faktoriem ir novirzes saistaudu sintēzē. Dažreiz šīs neveiksmes notiek dzīves laikā, un tās izraisa dzīvesveids un vecuma faktori, bet biežāk vainīgi ir mūsu gēni.
Tieši arī slimības iespējamība var būt atkarīga no tā, cik ģenētiskā līmenī ir uzņēmīgas pret dažādām kaites un citām cilvēka ķermeņa struktūrām, no kurām atkarīgs mugurkaula darbs un uzturs kopumā.
Osteohondrozes attīstības mehānisms
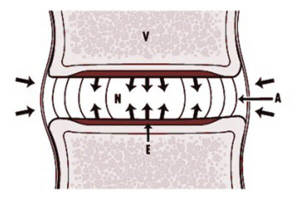
Starpskriemeļu disks ir elastīgs, želejveida korpuss. Tāpat kā visi skrimšļaudi, tajā ir īpašas vielas - mukopolisaharīdi. Fizisko aktivitāšu laikā vielmaiņa diska ķermenī palielinās, un uz to sāk plūst vairāk barības vielu. Ienākošo enzīmu skaits palielinās, kas maina mukopolisaharīdu īpašības. Viņi sāk piesaistīt vairāk ūdens no starpšūnu telpas, disks sāk uzbriest, kompensējot slodzi uz skriemeļiem. Ūdens iesiešanas process turpinās, līdz spiediens uz disku nonāk līdzsvarā. Kad slodze tiek noņemta, process tiek mainīts. Ūdens atgriežas atpakaļ, diska korpusa elastība samazinās un tiek atjaunots dinamiskais līdzsvars.
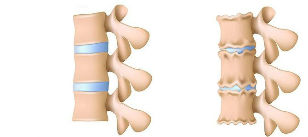
Ar osteohondrozi, pirmkārt, rodas izmaiņas starpskriemeļu diska ķermenī. Mainās mukopolisaharīdu daudzums un sastāvs, var samazināties hondroitīna sulfātu un hialuronskābes saturs. Rezultātā tas viss noved pie pulposus kodola dehidratācijas. Disks zaudē savu elastību, samazinās apjoms un vairs nevar normāli izturēt slodzi, kas to ietekmē. Kodols pulposus arī sāk zaudēt elastību.
Notiekošās izmaiņas izraisa diska triecienu absorbējošo īpašību pārkāpumu, kas negatīvi ietekmē tā fiksācijas spēju. Ar kustību vai slodzi dažas mugurkaula daļas, kaut arī nedaudz, bet var tikt nobīdītas attiecībā pret otru. Sākumā vājinātu fiksāciju var kompensēt ar muskuļu un saišu izturību. Tomēr nākotnē dažāda veida negatīvu faktoru ietekmē (ilgstoša uzturēšanās fiksētā vertikālā stāvoklī, stājas traucējumi, smaga fiziskā slodze) var rasties muskuļu un saišu aparāta patoloģiskas izmaiņas vai atrofija. Var notikt arī pretējs process - pārmērīga muskuļu fiksācijas palielināšanās. Par mugurkaula nostiprināšanu atbildīgās muskuļu grupas kļūst pārāk saspringtas, un šis stāvoklis neizzūd pat atpūtas laikā.
Sakarā ar nevienmērīgu slodzes sadalījumu, sastiepumiem, muskuļu vājumu, progresējošām deģeneratīvām izmaiņām diskos, izmaiņas sāk parādīties apkārtējo skriemeļu kaulu audos. Kaulu struktūru blīvums sāk palielināties sakarā ar to, ka ķermenis tur sāk sūknēt kalciju, lai kompensētu spiedienu, kuru disks agrāk pats uzņēma slodžu laikā.
Osteohondrozes diagnostika
Primārā diagnoze tiek veikta, pamatojoties uz sūdzībām un pacienta iepriekšēju pārbaudi. Pārbauda sāpju klātbūtni dažādās mugurkaula daļās atpūtas un kustības apstākļos. Ārsts nosaka sāpju lokalizāciju, to ilgumu, norāda faktorus, kas provocē sāpes, kādos gadījumos sāpes pastiprinās un samazinās. Tiek norādīts, cik ilgi slimība ilga, kas veicināja tās sākšanos, kā tā turpinājās, kādos apstākļos notiek saasinājums, kā pacients jūtas remisijas laikā.
Pēc tam tiek noteikta mugurkaula bojājuma pakāpe. Iestatīts iespējamais kustības diapazons:
- noliekts (uz priekšu, atpakaļ, uz sāniem);
- rotācijas kustības dažādās mugurkaula daļās.
Jāpievērš uzmanība mugurkaula fizioloģiskajiem izliekumiem, iespējamai lordozes saplacināšanai (retos gadījumos stiprināšanai) lumbosakrālajā un dzemdes kakla rajonā. Tiek atklāta mugurkaula iespējamo deformāciju iespējamā klātbūtne:
- skolioze;
- piespiedu galvas noliekšana uz sāpošo pusi;
- slīpa iegurņa pozīcija.
Ir noteikti iespējamie jutības pārkāpumi. Tiek novērtēts muskulatūras-saistaudu aparāta stāvoklis, iespējams tonusa un muskuļu atrofijas samazinājums.
X-RAY
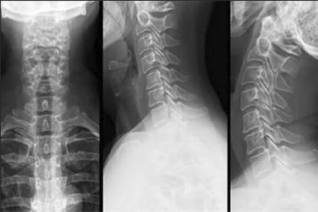
Rentgenstaru pārbaude ļauj novērtēt skarto skriemeļu un disku stāvokli. Attēlu var uzņemt 2 savstarpēji perpendikulārās plaknēs - taisnā un sānu, kā arī divās slīpās projekcijās. Rentgenstari tiek veikti, stāvot vai guļus. Ja nepieciešams, rentgenstaru var veikt izliekuma-pagarinājuma stāvoklī, kā arī ar slīpumu uz sāniem.
MRI (magnētiskās rezonanses tomogrāfija)
Visinformatīvākā metode osteohondrozes diagnosticēšanai. Papildus kaulu struktūrām tas var arī novērtēt mīksto audu, kas apņem mugurkaulu, stāvokli (skrimšļus, asinsvadus, muskuļus, saites, nervus utt. ). MRI var veikt trīs projekcijās. Atšķirībā no tomogrāfijas, tas nepakļauj ķermeni rentgena stariem.
CT (DATORA TOMOGRĀFIJA)
Tam ir vairākas priekšrocības salīdzinājumā ar rentgena pārbaudi. Rentgenstūris parāda labākas izmaiņas skriemeļu kaulu struktūrās, diska augstumā, topošajos osteofītos un kaulu izaugumos, subhondrālas sklerozes klātbūtnē. Tomēr CT ļauj jums redzēt iespējamos disku plīsumus, sakņu saspiešanu, izmaiņas kaulu smadzeņu izturīgajā materiālā.
ELEKTROGRAFIJA (EMG)
EMG ir mugurkaula muskuļu bioelektrisko potenciālu novērtējums, kas rodas, kad tie ir satraukti. Faktiski tā ir metode muskuļu šķiedru elektriskās aktivitātes reģistrēšanai. Veicina objektīvāku osteohondrozes diagnostiku, kā arī kontroli pār slimības gaitu un prognozi.
RAUDZE
Kalpo, lai izpētītu ekstremitāšu, smadzeņu un muguras asinsvadu stāvokli dažu mugurkaula daļu bojājumu gadījumā.
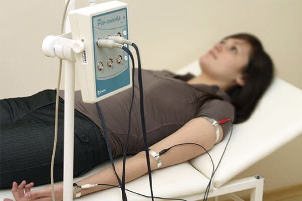
Rheovasography (RVG) ir reogrāfijas veids, ko veic, pārbaudot roku un kāju asinsvadus. Ar radikulāru sindromu ir spastiskas parādības augšējo un apakšējo ekstremitāšu artērijās, galvenokārt no bojājuma puses. RVG ļauj tos identificēt.
Reogrāfija ir īpaši informatīva dažādiem asinsvadu notikumiem skartajā mugurkaula apgabalā, īpaši saspiestas artērijas sindromā. Šī pētījumu metode ļauj netieši spriest par skartā skriemeļa stāvokli un izsekot slimības dinamikai.
ELEKTROEFERALOGRĀFIJA (EEG)
Smadzeņu biopotenciālu izpēte mugurkaula kakla daļas osteohondrozē. EEG ir visinformatīvākais, veicot galvas rotācijas un kakla pagarināšanas testus. Ļauj noteikt patoloģijas mugurkaula artērijās, kas izraisa smadzeņu asins piegādes pārkāpumu. Pētījumā novērtēts viļņu ritms, biežums un amplitūda. Arteriālie bojājumi izpaužas ar encefalogrammas saplacināšanu un desinhronizāciju. Īpaši smagos gadījumos ritms var būt vāji izteikts vai pat nebūt. Var būt arī vairākas citas patoloģiskas parādības, kuras speciālists var atšifrēt.
Osteohondrozes ārstēšana
Slimību ārstēšanai vienmēr nepieciešama integrēta pieeja. Atkarībā no izpausmju smaguma un nopietnības, intensīvās terapijas kurss var ilgt no 1 līdz 3 mēnešiem, kā arī jāveic papildu profilakse, kuras mērķis ir konsolidēt iegūto rezultātu līdz 1 gadam.
Ārstēšanu var veikt divos virzienos: konservatīvs un operatīvs.
KONSERVATĪVA OSTEOHONDROZES APSTRĀDE
Šāda veida terapija ir paredzēta sāpju mazināšanai, mugurkaula veselīga kustību diapazona palielināšanai un turpmākas slimības attīstības novēršanai. Ietver šādus norādījumus:
- Narkotiku terapija;
- Fizioterapija;
- Vingrojumu terapija (fizioterapijas vingrinājumi);
- Masāža;
- Manuālā terapija;
- Osteopātija;
- Inovatīvas metodes (cilmes šūnas);
- Psiholoģiskā rehabilitācija;
MEDICĪNAS TERAPIJA
Ja sāpju sindroms ir izteikts un ievērojami pasliktina dzīves kvalitāti, tad ieteicams lietot nervu blokādi. Blokādes tiek iedalītas šādos veidos:
- Sprūda punktu blokāde (muskuļu blīves, kas veidojas nevienmērīgas slodzes sadalījuma rezultātā uz muguras muskuļiem);
- Intraosseous - anestēzijas līdzekļa injekcija corpus spongiosum, lai mazinātu sāpes un ārstētu vienlaicīgus neiralģiskus, motoriskus un asinsvadu traucējumus;
- Fasets - anestēzijas līdzekļa injekcija, lai mazinātu sāpes nervu saknēs un fasešu locītavās.
- Paravertebrāls - narkotiku ievadīšana mugurkaulā vietās, kur iziet nervu saknes, lai īslaicīgi atspējotu sāpju refleksu;
- Epidurāls - zāļu ievadīšana radikulārā sindroma mugurkaula lumbosakrālajā epidurālajā telpā, lai mazinātu sāpes;
Zāļu grupas, ko lieto osteohondrozes ārstēšanai:
- Pretiekaisuma līdzekļi - lieto, lai apturētu iekaisuma procesus;
- Spazmolītiskie līdzekļi - spazmas mazināšanai;
- Antioksidanti - lai novērstu brīvo radikāļu iedarbību, kas paātrina novecošanos un deģeneratīvu procesu attīstību audos;
- Preparāti asinsrites uzlabošanai mugurkaulā;
- Hondroprotektori - skrimšļa audu deģenerācijas procesu reģenerācijai un kavēšanai.
Hondroprotektori ir osteohondrozes terapeitiskās ārstēšanas neatņemama sastāvdaļa. Tie ir pieejami trīs formās: injicējami, tablešu veidā, kā arī ziedes un krēmi.
Zāles var izrakstīt ārējai lietošanai ziedes un želejas veidā, intramuskulārai injekcijai injekciju veidā un iekšķīgi kapsulu un tablešu formā.
Medikamentus izraksta tikai ārsts. Ja nav sāpju un izteiktu deģeneratīvu izmaiņu, medikamentu lietošana nav pamatota. Osteohondrozes ārstēšana nav iespējama tikai ar zāļu palīdzību. Terapijā jāiekļauj diēta, optimālas fiziskās aktivitātes, fizioterapija, ja iespējams, psiholoģiskā rehabilitācija un citi profilaktiski pasākumi.
OSTEOHONDROZES NOVĒRŠANAS MASĀŽA
Masāžas priekšrocības ir šādas:
- asinsrites uzlabošana, starpskriemeļu disku un apkārtējo audu metabolisma procesu stabilizēšana;
- muskuļu un saišu spazmu noņemšana;
- stiprina muskuļus un mazina mugurkaula stresu;
- iekaisuma procesu attīstības kavēšana un novēršana;
- palielinot tonusu un palielinot ķermeņa efektivitāti kopumā.
FIZIOTERAPIJA
Fizioterapija osteohondrozes ārstēšanā atkarībā no slimības stadijas un pacienta stāvokļa tiek izmantota gan kombinācijā ar zāļu terapiju, gan atsevišķi.
Mugurkaula deģeneratīvām slimībām atkarībā no slimības simptomiem un veida tiek izmantoti šādi fizioterapijas veidi.
UV (VIETĒJĀ ULTRAVIOLETAS RADIĀCIJA)
Tieša UV gaismas iedarbība uz ādu stimulē D vitamīna ražošanu, kam ir galvenā loma kalcija absorbcijā. Procedūra tiek veikta, izmantojot starojumu, kam ir baktericīds, pretiekaisuma un pretsāpju efekts.
ULTRASONIC.
Ķermeņa audu pakļaušana augstfrekvences skaņas starojumam (no 20 Hz un vairāk). Lai labāk iekļūtu ķermeņa audos, tos lieto kopā ar dažādām pretiekaisuma un pretsāpju zālēm ārīgai lietošanai. Metodes galvenais mērķis ir novērst dažādas lokalizācijas sāpju sindromu.
ŠOKU VIĻŅU TERAPIJA
Procedūras būtība ir akustiskā viļņa pārnešana uz sāpju vietu. Galvenais mērķis ir mazināt sāpes, uzlabot asins mikrocirkulāciju, paātrināt metabolismu.
LĀZERERAPIJA
Trieciens ar īpašiem hēlija-neona lāzeriem. Šāds starojums veicina bioelektrisko procesu aktivizēšanu nervu audos un tam piemīt pretiekaisuma un pretsāpju iedarbība. Lāzeru pieliek iekaisušām muguras nervu saknēm, kas atrodas netālu no skartās mugurkaula zonas.
MAGNETOTERAPIJA
Iedarbība uz skarto mugurkaula zonu ar magnētisko lauku, kā rezultātā audos tiek izveidots bioelektriskais lauks, stimulējot visus vielmaiņas procesus skartajā zonā šūnu līmenī. Magnētam piemīt pretiekaisuma un spazmolītiska iedarbība.
ELEKTROFORĒZE
Atklājot skarto zonu ar vāju elektriskās strāvas triecienu. Elektriskā lauka ietekmē izkliedētas vides daļiņas spēj viegli pārvietoties gāzveida un šķidrā vidē. Tādā veidā nepieciešamās zāles var nogādāt tieši skartajā zonā, kas ievērojami palielina ārstēšanas efektivitāti.
BALNEOTERAPIJA
Osteohondrozes ārstēšanas metodes, izmantojot dažāda veida minerālūdeņus: vannas, dušas, baseinus. Procedūras laikā minerālu daļiņas iekļūst ādā un ietekmē nervu centrus.
MUD
Osteohondrozes ārstēšana ar dubļiem tiek izmantota dubļu aplikāciju (aptinumu) veidā. Ietekme uz ķermeni notiek, pateicoties augstām temperatūrām, apvienojumā ar dubļu ķīmisko sastāvu. Skartajos audos tiek paātrināta vielmaiņa, uzlabojas asinsriti, tiek novērota pretiekaisuma iedarbība un samazinās sāpju sindroma smagums.
TRAKCIJAS TERAPIJA (Mugurkaula garums)
Viena no efektīvākajām osteohondrozes ārstēšanas metodēm. Stiepšanās laikā notiek mugurkaula muskulatūras-saišu aparāta stiepšanās, attālums starp skriemeļiem palielinās par 2-4 mm. Iespējamās trūces un izvirzījumi ir samazināti. Atbrīvojas no pārmērīga spiediena uz nervu saknēm un asinsvadiem, kas var būt trūces un osteofīti (kaulu izaugumi uz skriemeļiem). Mugurkaula vilkme arī palīdz mazināt vietējo tūsku, uzlabo asinsriti un mazina pārmērīgu muskuļu un saišu aparāta sasprindzinājumu.
VAKUMA MASĀŽA
Procedūra tiek veikta, izmantojot medicīniskās krūzes vai speciālu aparātu. Vakuuma terapijas laikā tiek stimulēti iekšējo orgānu asinsvadi. Vietās, kur tika veikta masāža, tiek aktivizēta fermentu, bioloģiski aktīvo vielu ražošana, paātrinot iekšējo metabolismu un reģenerācijas procesus. Turpinot lietot, procedūra var aizstāt ievērojamu audu atjaunošanos aplikācijas vietā.
Krioterapija
Ātra ķermeņa īslaicīga atdzišana līdz kritiski zemai temperatūrai, kurai ir terapeitisks efekts. To raksturo augsta efektivitāte sāpju sindroma nomākšanā, jo strauja temperatūras pazemināšanās bloķē sāpju receptorus, ievērojami palielinot sāpju slieksni. Tam ir lieliska pretiekaisuma iedarbība. Samazinās kolagēnazes līmenis (enzīms, kas noārda peptīdu saites visos kolagēna veidos). Granulomu veidošanās tiek bloķēta. Mīksto audu un limfmezglu tūska tiek noņemta, limfas plūsma normalizējas.
Vingrojumu terapija - terapeitiskā vingrošana osteohondrozē
Vingrošanas terapijas galvenais uzdevums ir atvieglot un stiprināt mugurkaula muskulatūras un saistaudu aparātu, palielināt skriemeļu elastību un kustības diapazonu. Vingrojumi osteohondrozei palīdz uzlabot asinsriti un palielināt mugurkaulu apvedošo audu caurlaidību, lai barības vielas būtu labāk caurlaidīgas.
Fizioterapijas vingrinājumu pamatprincipi jebkura veida osteohondrozei
- Nodarbības notiek labi vēdināmā vietā, vēlams ārpus telpām;
- Vingrinājums jāveic tikai remisijas laikā, kad simptomu nav;
- Apģērbam jābūt pēc iespējas vaļīgam un tas nedrīkst ierobežot kustību;
- Visas kustības jāveic vienmērīgi, un atkārtojumu amplitūdai un skaitam vajadzētu pakāpeniski palielināties;
- Nekavējoties pārtrauciet vingrinājumus, ja rodas sāpes;
- Daudz kas ir atkarīgs no elpas, mēģiniet to klausīties, kamēr praktizējat. Visi stiepšanās vingrinājumi jāveic izelpojot;
- Noteikti kontrolējiet sirdsdarbības ātrumu un asinsspiedienu. Ja šie indikatori pārsniedz normu, samaziniet slodzes intensitāti;
- Jebkurā labsajūtas praksē svarīga loma ir konsekvencei, lai pēc iespējas ātrāk sasniegtu rezultātu, ievērojiet regularitāti savās nodarbībās;
- "Mazāk ir labāk, bet biežāk. "Saglabājiet vingrinājumu zemā intensitātē, bet ideālā gadījumā, ja vingrošanu varat veikt vairākas reizes dienā. Mēģiniet atrast laiku nedaudz sporta zālei pat darbā.
- Vingrinājumu komplekts katrā gadījumā tiek izvēlēts individuāli, pirms nodarbību uzsākšanas noteikti konsultējieties ar ārstu.
KĀ darīt, ja laiks nav pietiekams, lai veiktu vingrinājumus?
Ja jums nav pietiekami daudz laika, lai veiktu pilnvērtīgus vingrinājumus osteohondrozes profilaksei, mēs jums piedāvājam piecu minūšu kompleksus, kurus var veikt ārpus mājas (piemēram, darbā).
ROKASGRĀMATAS OSTEOHONDROZES TERAPIJA
Manuālā terapija ir vietēja dozēta fiziska iedarbība uz skarto mugurkaula zonu un apkārtējiem audiem. Tās mērķis ir atjaunot mugurkaulāja segmentu normālu darbību un mobilitāti bojātajās vietās.
To uzskata par vienu no efektīvākajām un saudzīgākajām osteohondrozes ārstēšanas metodēm, it īpaši sākotnējos posmos.
Parasti procedūrā ietilpst 3 komponenti:
- Relaksācijas masāža - muskuļu sasilšana un sasilšana, pārmērīga tonusa noņemšana;
- Mobilizācija - relaksējošu paņēmienu un stiepšanās pielietojums, lai atvieglotu spazmas un uzlabotu muskuļu un saišu aparāta un locītavu motoriskās īpašības. Mērķis ir normalizēt kustības, uzlabot asinsriti, atjaunot vielmaiņu osteohondrozes skartajās zonās. Var veikt pasīvā tehnikā vai ar vilces palīdzību;
- Manipulācija - piespiedu darbības, kas tiek veiktas ar mērķi atgriezt skriemeļus savās vietās un atjaunot normālu locītavu darbību.
INDIKĀCIJAS UN KONTRINDIKĀCIJAS ROKASGRĀMATAS TERAPIJAI
Manuālajai terapijai ir vairāki ierobežojumi, ko nosaka pacienta stāvoklis.
Lasīšana:
- plaši izplatīta osteohondroze ar plaša mēroga mugurkaula bojājumiem;
- agrīnās slimības stadijās ar lokalizētu bojājumu;
- Otrās un trešās pakāpes skriemeļu locītavu funkcionālā blokāde;
- mugurkaula trūce.
Kontrindikācijas:
- mugurkaula un paravertebrālo struktūru audzēji;
- tuberkuloze;
- ankilozējošais spondilīts;
- trauma un pēcoperācijas periods;
- 3. pakāpes skriemeļa nestabilitāte;
- muguras smadzeņu un tā membrānu iekaisums;
- cerebrospinālā asinsrites traucējumi;
- izteikti sāpju sindromi;
- asaras un smagi muskuļu un saišu sastiepumi;
- nervu sakņu disfunkcija;
- mugurkaula lūzumi;
- un citi
APSTRĀDES PERIODS
Atkarībā no slimības gaitas īpašībām ārstēšanas ilgums var būt no 1-2 nedēļām līdz 2-3 mēnešiem. Procedūru skaits ir atkarīgs no pacienta īpašībām un vairākiem saistītiem faktoriem.































